Проблема рецидива в ортодонтии
В обширном анализе материалов по данному вопросу, включающем в себя статьи за период более 40 лет, Bondemark и др. (2007) обнаружили, что смысл споров о рецидиве в ортодонтии сводится к тому, какой ретенционный режим наиболее эффективен.
Споры ортодонтов о том, какие ретейнеры наиболее эффективны, адгезивные или съемные - не предвещают ничего хорошего для будущего нашей науки. Фокус исследования проблемы необходимо переместить к причинам рецидива и, соответственно, к его предупреждению.
Что говорят имеющиеся сегодня в нашем распоряжении данные о причинах рецидива? Обширный обзор литературы (Блейк и Бибби 1998) позволил обнаружить факторы, которые могут влиять на стабильность результата проведенного лечения:
- Изменение формы дуги
- Мягкие ткани десен и пародонта
- Размеры резцов
- Постоянный рост
- Прорезывание третьих моляров
- Дисфункции в работе периоральной мускулатуры
Несмотря на эти факторы, широко распространено ложное представление о том, что хирургическая ортодонтия является определенным решением проблемы дефектов скелета. О чем это свидетельствует? Проффит и др. (2007) собрали внушительное количество данных по этому вопросу, включая более 100 научных статей, и проанализировав около 2264 случаев. Итогом этой работы стал вывод о том, что только выдвижение верхней челюсти вперед может считаться "стабильным", хотя даже во время этой процедуры "умеренный рецидив" ожидается у 20% пациентов. В ходе исследования было выявлено, что перемещение верхней челюсти вниз и нижней челюсти назад является «серьёзной проблемой»: у 66% пациентов наблюдался после лечения 'клинически значимый рецидив" уже в течение первого года. У пациентов, которым перемещали назад нижнюю челюсть, оказались примерно те же результаты – «клинически значимый рецидив» составил около 50% случаев.
Если даже хирургическое вмешательство не исключает рецидива, какой из вышеупомянутых факторов в состоянии изменить форму и "перестроить" кость?
"Всякий раз, когда идет борьба между мышцей и костью, кость поддается ", - писал д-р Грейбер в своем фундаментальной монографии в 1963 года, посвященной влиянию мышц на челюстно-лицевые деформации и формирование аномалий прикуса. В свежих работах д-р Чанг и его коллеги (2006) рассматривали силу мышц как основной фактор рецидива при движении нижней челюсти назад. В обзоре, посвященном лечению открытого прикуса, д-р Шапиро (2002) выдвинул предположение, что причиной высокой степени нестабильности при хирургическом вмешательстве или без него, скорее всего, является неправильное положение языка. В обзоре, посвященном влиянию нижнечелюстных мышц на зубные ряды, Пепицели и др. (2005) подтверждают, что положение и дисфункции лицевой мускулатуры и, в частности, мышц нижней челюсти (прежде всего атипичное глотание и неправильное положение языка) оказывают "критическое воздействие" на формирование зубных рядов и стабильность результатов ортодонтического лечения.
Проблема в том, что сегодня фокус внимания большинства ортодонтов нацелен на изменения в минерализированных тканях, а оценка изменений функции мягких тканей (щек, губ и языка) фактически не проводится. Критерии оценки изменений костных структур широко освещены в научной литературе (измерения на моделях, ортопантомограммы, ТРГ). Однако оценка изменений функций мягких тканей основана на клинических наблюдениях и требует глубокого знания физиологии органов ротовой полости. Тот факт, что под влиянием губ, щек, а также положения языка меняется форма дуг, и, что практически все нарушения прикуса в той или иной степени связаны с этими дисфункциями, отмечалось в научной литературе уже давно. Более того, утверждалось, что ортодонты при лечении нарушений прикуса, должны уделять внимание мышечной активности таким образом, чтобы окончательный результат лечения учитывал баланс между структурными изменениями и новыми функциональными силами, действующими на зубные ряды. Лечение, сфокусированное исключительно на перемещении зубов решает только часть проблемы и не способствует стабильным результатам; соответственно, в таком случае у пациента неизбежен рецидив.
То, что мы уделяем внимание 'мышечной функции', не означает, однако, автоматического предпочтения функциональных аппаратов и полного исключения несъемных. Несмотря на то, что большинство традиционных сторонников применения брекет-систем полностью игнорирует влияние мышц, приверженцы функциональных аппаратов страдают тем же недостатком. Получившее на удивление широкое распространение среди ортодонтов ошибочное представление состоит в том, что функциональные аппараты аналогичны действию миофункциональных аппаратов. В действительности они представляют собой полную противоположность, как в плане ключевой концепции, так в плане механизма их действия. Функциональные аппараты просто расширяют верхнюю челюсть или выдвигают нижнюю вперед, не влияя на работу мягких тканей. Действие же миофункциональных аппаратов, напротив, напрямую направлено на коррекцию миодинамического баланса периоральной мускулатуры в покое и устранение причин, лежащих в основе неправильной работы мягких тканей в динамике.
Рассматриваемый случай: девочка 14 лет с большой сагиттальной щелью, сужением зубных дуг и скученностью зубов. Анализ работы периоральной мускулатуры пациентки демонстрирует, что низкое положение языка и выраженное реверсивное глотание послужило причиной сужения зубных дуг. Спустя 6 месяцев лечения с применением миофункционального аппарата и выполнения миогимнастики с трейнером, сагиттальная щель существенно сократилась, зубные дуги расширились, скученность зубов была устранена.
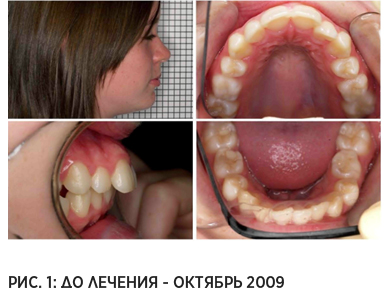
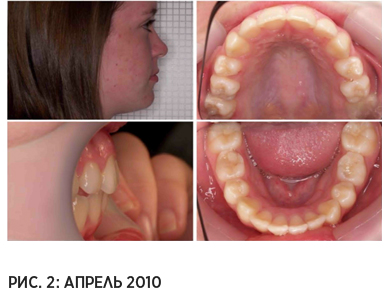
С точки зрения скелетных изменений это не особенно примечательный результат. Однако поразительно то, что пациентка избавилась от привычки к реверсивному глотанию, и, как свидетельствует снимок в профиль, подбородочно-губная борозда под нижней губой также исчезла. При комбинации миофункционального подхода и механической коррекции деформации зубных рядов, отдалённые результаты лечения у этой пациентки с высокой вероятностью будут стабильными. (Пепичелли и др. 2005, Рикетс и др. 1979, Бенч и др. 1978).
Вывод: комбинируя воздействие функциональных аппаратов на скелетные проблемы, прогнозируемую эффективность несъемных техник и лечение с помощью миофункциональных аппаратов, мы можем получить оптимальные результаты почти в каждом случае.
Несмотря на то, что некоторые специалисты настороженно относятся к миофункциональному методу в ортодонтии, такой гибкий подход и владение практикующего врача всеми тремя методиками поможет значительно повысить эффективность лечения даже самых сложных случаев. Как и любой современной науке, ортодонтии пора отринуть отжившие аксиомы и предрассудки, принять перемены и использовать доказавшие свою результативность новые технологии.
Об авторе:
Д-р Рохан Виджей работает в компании Myofunctional Research Company (MRC) в Голд-Кост, Австралия. Он занимается миофункциональной ортодонтией в головной клинике корпорации Myofunctional Research Co., а также проводит обучение стоматологов и ортодонтов разных стран. Его лекции посвящены необходимости раннего лечения с применением миофункциональных аппаратов компании MRC.Литература
- Bench RW, Gugino CF, Hilgers JJ (1978) Bioprogressive therapy - Part 12. J ClinOrthod 1978;12:569-86.
- Blake M, Bibby K (1998) Retention and stability: A review of the literature. American Journal of Orthodontics and Dentofacial Orthopedics Vol. 114, No. 3
- Bondemark L, Holm A-K, Hansen K, Axelsson S, Mohlin B, Brattstrom V, Paulin G, Pietila T (2007) Long-term stability of orthodontic treatment and patient satisfaction. A systematic review. Angle Orthod Vol. 77, Issue 1, pp. 181-91
- Chang H, Tseng Y, Chang H, (2006) Treatment of mandibular prognathism. J Formos Med Assoc 105(10): pp. 781 -790
- GraberTM (1963) The "three M's": Muscles, malformation, and malocclusion. American Journal of Orthodontics Vol. 49, No. 6
- Pepicelli A, Woods M, Briggs C (2005) The mandibular muscles and their importance in orthodontics: A contemporary review. American Journal of Orthodontics and Dentofacial Orthopedics Vol. 128, No. 6
- Proffit WR, Turvey A, Phillips C (2007) The hierarchy of stability and predictability in orthognathic surgery with rigid fixation: an update and extension. Head Face Med Vol. 3, p. 21
- Ricketts RM, Roth RH, Chaconas SM, Schulhof RJ, Engel GA (1982) Orthodontic diagnosis and planning. Bioprogressive therapy - book 1. Denver: Rocky Mountain Orthodontics
- Shapiro AP (2002) Stability of open bite treatment. American Journal of Orthodontics and Dentofacial Orthopedics Vol. 121, No. 6 14